Heutzutage ist die Planovalgus-Fußdeformität eines der häufigsten Probleme in der Traumatologie und Orthopädie. Diese Pathologie tritt sowohl bei Kindern als auch bei Erwachsenen auf. Allerdings schreitet die Erkrankung mit der Zeit fort und führt zu Veränderungen an anderen Gelenken sowie an der Wirbelsäule. Dies verringert die Lebensqualität erheblich und kann sogar zur Entstehung von Arthrosen der Knöchel-, Knie- und Hüftgelenke sowie zu Erkrankungen und Verkrümmungen der Wirbelsäule führen. Daher ist es wichtig, eine Planovalgus-Fußdeformität nicht nur rechtzeitig zu diagnostizieren, sondern auch sofort mit der Behandlung zu beginnen. Dadurch wird das Fortschreiten der Pathologie gestoppt. Im Endstadium der Entwicklung kann die Situation jedoch nur durch eine Operation korrigiert werden.
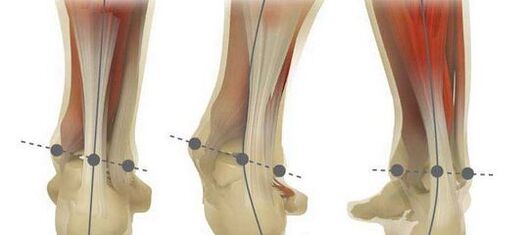
Was ist eine Planovalgus-Fußdeformität?
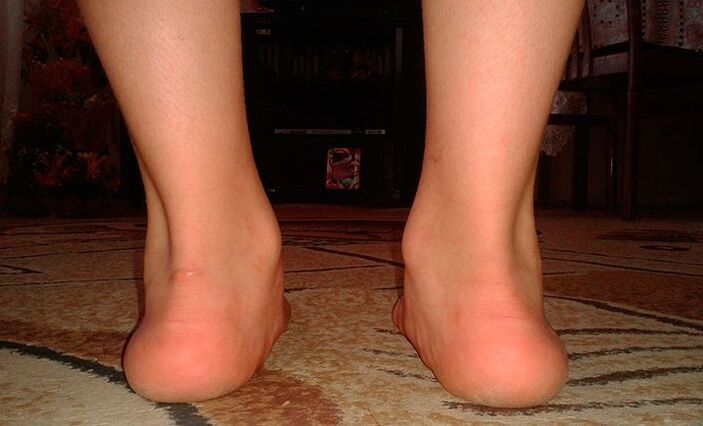
Bei der Plano-Valgus-Deformität des Fußes handelt es sich um eine Veränderung der Struktur des Fußes, bei der es vor dem Hintergrund einer beeinträchtigten Funktion der Sehne des hinteren Schienbeinmuskels zu einer Verkleinerung seines Längsgewölbes kommt. Dadurch kommt es zu einer Verformung der Fußachse. Damit einher geht eine Absenkung des Mittelteils und eine Drehung der Ferse nach außen, wobei ihr Innenteil an der Auflagefläche anliegt. Mit anderen Worten: Der Fuß rollt nach innen, flacht ab und in schweren Fällen wird eine X-förmige Krümmung der Beine beobachtet. Dies lässt sich daran erkennen, dass beim Stehen und Berühren der Knöchel ein relativ großer Abstand zwischen den Fersen vorhanden ist.
Nach Angaben verschiedener Autoren tritt ein ähnliches Problem bei 15–58 % der Menschen auf.
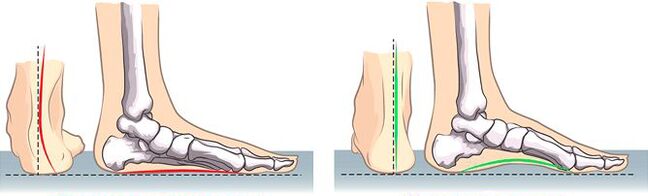
Eine Plano-Valgus-Fußdeformität ist nicht nur mit dem Auftreten eines ausgeprägten kosmetischen Defekts, sondern auch mit der Entwicklung einer Reihe von Komplikationen verbunden. Dies sind:
- Bursitis ist eine Entzündung der Schleimbeutel der Fußgelenke. Dies geht mit einer Rötung der Haut in der Projektion des betroffenen Gelenks, Schwellungen und Schmerzen einher, die sich bei mechanischer Einwirkung tendenziell verstärken.
- Arthrose – degenerativ-dystrophische Veränderungen des Knorpelgewebes, begleitet von dessen Ausdünnung und dem Auftreten allmählich zunehmender Schmerzen. Anschließend wird die Bildung von Osteophyten an den Gelenkflächen der Knochen beobachtet, bis diese miteinander verschmelzen und das Gelenk bewegungsunfähig machen. Bei einer Plano-Valgus-Fußdeformität kann eine Arthrose nicht nur die Gelenke des Fußes, sondern auch die Knöchel-, Knie- und Hüftgelenke betreffen.
- Ein Fersensporn ist eine Folge einer übermäßigen Dehnung der Plantarfaszie und der Bildung eines Vorsprungs an der Seite des Fersenbeins, der beim Gehen zu stechenden Schmerzen im Fersenbereich führt. Damit einher geht häufig eine Entzündung der Achillessehne.
- Bei der Osteochondrose handelt es sich um degenerativ-dystrophische Veränderungen der Bandscheiben, die zu einer Abnahme ihrer Höhe führen und die Voraussetzungen für die Bildung von Vorsprüngen und Bandscheibenhernien schaffen.
- Krümmung der Wirbelsäule – kann sich in einer Vertiefung physiologischer Krümmungen (Kyphose, Lordose) oder der Entwicklung einer skoliotischen Deformität äußern.
Gründe
Das zentrale Glied in der Entstehung der Erkrankung ist die Rotation (Rotation) des Talus in der horizontalen und sagittalen Ebene. Dies führt zu Veränderungen der Stützpunkte des Fußes und zu einer Abflachung des Fußgewölbes. Es gibt viele Faktoren, die dazu beitragen können, sie werden jedoch äußerst selten isoliert beobachtet. Am häufigsten liegen die Ursachen einer Plano-Valgus-Fußdeformität im Zusammenspiel mehrerer Gründe. Daher kann die Krankheit folgende Ursachen haben:
- angeborene Bindegewebsstörungen;
- Fortschreiten von Plattfüßen jeglicher Art;
- Verletzungen der unteren Extremitäten, insbesondere der Knochen und Bänder der Füße;
- Osteoporose, d. h. eine Krankheit, die mit einem Rückgang des Kalziumgehalts in den Knochen einhergeht, was zu einer erhöhten Brüchigkeit führt;
- hormonelle Ungleichgewichte, die durch endokrine Erkrankungen, insbesondere Diabetes mellitus, Hypothyreose, sowie physiologische Veränderungen während der Schwangerschaft und der Menopause verursacht werden;
- das Vorhandensein von Übergewicht und insbesondere Fettleibigkeit, die durch eine erhöhte Belastung des Fußes und eine Überdehnung von Muskeln und Bändern verursacht werden;
- neurologische Störungen, einschließlich Polio, Zerebralparese;
- Rachitis;
- übermäßige Belastung der Füße durch langes Stehen, Gehen oder schwere körperliche Arbeit;
- Tragen falsch ausgewählter Schuhe, d. h. zu schmaler und/oder hoher Absätze, was zu einer beeinträchtigten Lastverteilung auf den Fuß führt;
- Anomalien des Fußes.
Bei angeborenen Entwicklungsanomalien sowie einer erblich bedingten Hyperelastizität des Fußes können Plano-Valgus-Füße fast unmittelbar nach der Geburt des Kindes auffallen. Aber häufiger wird die Pathologie diagnostiziert, wenn das Baby zu laufen beginnt. Oft kommt es in solchen Situationen zu einer schnellen Verschlimmerung der Beschwerden durch die Wahl falscher Schuhe, unzureichender körperlicher Aktivität oder umgekehrt übermäßiger und unangemessener körperlicher Aktivität.
In den meisten Fällen entwickelt sich eine Plano-Valgus-Fußdeformität im Kindesalter. Wenn die Störung in diesem Zeitraum nicht bemerkt und behoben wurde, bleibt die Krankheit bei der Person und neigt in Zukunft dazu, fortzuschreiten, wenn günstige Bedingungen geschaffen werden. Bei Erwachsenen verschlimmert sich die Plano-Valgus-Fußdeformität am häufigsten während der Schwangerschaft oder aufgrund einer Gewichtszunahme, die normalerweise mit einer sitzenden Lebensweise einhergeht.
Symptome einer Plano-Valgus-Fußdeformität
Die Plano-Valgus-Fußdeformität ist durch eine allmähliche Zunahme der Intensität der Symptome gekennzeichnet. Wenn sich die Pathologie zunächst nur als geringfügiges Unbehagen manifestiert, können ihre Manifestationen in späteren Stadien zu einem Hindernis für die Führung eines aktiven Lebensstils werden oder sogar die einfache Bewegung erheblich erschweren. Die Krankheit ist gekennzeichnet durch:
- Schmerzen im Fuß, insbesondere im Rücken, die sich nach längerem Stehen, Gehen oder körperlicher Arbeit verschlimmern;
- Schwellung der Knöchel;
- erhöhte Ermüdung beim Gehen;
- Verdichtung, Bildung von Hühneraugen, Schwielen und Schmerzen der Haut im Bereich der Köpfe der kleinen Mittelfußknochen, verstärkt durch das Tragen von Schuhen mit Absätzen und längere körperliche Aktivität;
- X-förmige Krümmung der Beine, die mit der Zeit zu Schmerzen in den Knien führt;
- Verschiebung des ersten Zehs, die nach und nach zu Veränderungen an anderen Zehen führt (Hallux valgus);
- Gangstörungen.
Manchmal haben Patienten ein zusätzliches Sesambein im Bereich des Kahnbeins.
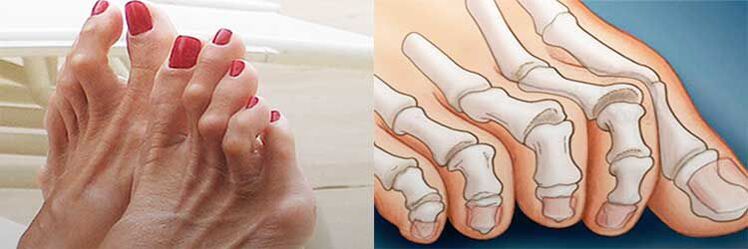
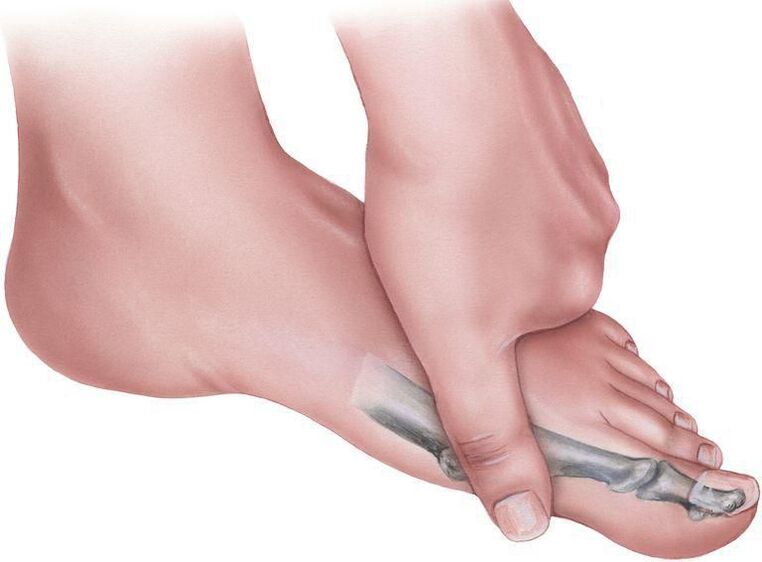
Eine Plano-Valgus-Fußdeformität erhöht die Wahrscheinlichkeit eines eingewachsenen Zehennagels. Und seine seitliche Abweichung mit starker Krümmung führt zu einer Veränderung der Form der übrigen Finger. Dadurch werden sie gebogen, nehmen die Form von Krallen an und die Gelenke verdicken sich. Dies wird als Hammerzehendeformität bezeichnet.
Gleichzeitig wird im Bereich des Großzehengrundgelenks auch ein Wachstum des Gelenks mit der Bildung einer Kallus an seiner Seitenfläche beobachtet, die im Volksmund als Beule oder Knochen bezeichnet wird. Dies führt zu Schwierigkeiten bei der Schuhwahl und macht das Tragen bereits vorhandener Schuhe unangenehm.
Verformungsgrade
Bei der Plano-Valgus-Deformität des Fußes werden 4 Stadien unterschieden, die jeweils mit bestimmten Symptomen einhergehen. Dies sind:
- Stadium 1 – es liegen noch keine Knochendeformationen am Fuß vor, jedoch treten manchmal Schmerzen im Bereich der hinteren Tibialissehne auf, insbesondere nach längerem Stehen oder Gehen. Dies kann durch eine Tenosynovitis, also eine Entzündung der hinteren Schienbeinsehne, erschwert werden. Und der Winkel der Ferse relativ zur Schienbeinachse beträgt nicht mehr als 10-15°.
- Stadium 2 – es kommt zu einer leichten Verformung des Fußes mit einer Verrenkung des Fersenbeins um 15–20°. Gleichzeitig nehmen die Füße im Ruhezustand, also im Liegen, eine normale Form an. Da noch keine starr fixierte Verformung vorliegt, ist die therapeutische Massage in diesem Stadium eine sehr wirksame Behandlungsmethode. Dies macht jedoch andere konservative Therapiemaßnahmen nicht überflüssig.
- Stufe 3 – die Fußdeformität ist bereits behoben. In diesem Fall sind die Gelenke des Rückfußes für passive Bewegungen nicht mehr zugänglich. Der Winkel der Ferse zur Schienbeinachse beträgt 20-30°.
- Stadium 4 – der Fuß ist stark deformiert, völlig flach, die Achse des Sprunggelenks verändert sich. Bei der Röntgenaufnahme und der Auswertung der Bilder fällt eine Seitwärtsneigung des Talus auf. Dies ist ein direktes Zeichen für ein Versagen des Deltabandes. Die Abweichung der Ferse von der Schienbeinachse beträgt 30° oder mehr.
Es gibt auch Grade von Plattfüßen. Zur Diagnose werden der Winkel des Längsgewölbes und der Intermetatarsalwinkel anhand von Röntgenbildern sowie die Höhe des Gewölbes in Millimetern gemessen.
Die Pathologie schreitet tendenziell voran, besonders schnell unter dem Einfluss von Faktoren, die sich negativ auf den Zustand des Fußes auswirken (Fettleibigkeit, häufiges Heben und Tragen schwerer Gegenstände, längeres Stehen, falsches Schuhwerk usw.).
Diagnose
Treten Anzeichen einer Planovalgus-Fußdeformität auf, ist es wichtig, schnellstmöglich einen Orthopäden aufzusuchen. Und obwohl die Krankheit anhand der Untersuchungsergebnisse diagnostiziert werden kann, achtet der Arzt stets genau auf die Krankheitsgeschichte und das Leben des Patienten. Die bei der Befragung gewonnenen Daten liefern dem Arzt wichtige Informationen, dank derer nicht nur die Ursachen der Deformität ermittelt, sondern auch ein optimaler Behandlungsplan erstellt werden kann.
Besonderes Augenmerk wird auf die Symptome der Krankheit, die Bedingungen ihres Auftretens und die Merkmale des Fortschreitens gelegt. Der Orthopäde muss die Art des Schmerzes, seinen Ort und seine Dauer, das Vorliegen neurologischer Störungen, das Vorliegen von Einschränkungen der körperlichen Aktivität usw. abklären.
Danach ist eine orthopädische Untersuchung erforderlich. Bei diesem Verfahren beurteilt der Arzt die Beweglichkeit der Fußwurzelgelenke, indem er den Patienten auffordert, sich auf die Zehenspitzen zu stellen, passive Bewegungen auszuführen und andere Tests durchführt. Der Orthopäde beurteilt auch den Zustand:
- Gefäße der unteren Extremitäten;
- die Haut der Füße und Beine, ihre Temperatur, die Art der Haarverteilung;
- Empfindlichkeit beider Füße und Beine;
- Muskeltonus der unteren Extremitäten.
All dies hilft, die möglichen Ursachen und Folgen der Entwicklung einer Plano-Valgus-Fußdeformität zu ermitteln. Auf diese Weise können Sie die wirksamste Behandlungstaktik auswählen, die auf die Beseitigung aller bestehenden Störungen abzielt.
Auch bei der Diagnose einer Plano-Valgus-Fußdeformität sind unbedingt instrumentelle und labortechnische Forschungsmethoden vorgeschrieben, um das Ausmaß der Veränderungen am Fuß genau zu bestimmen und die Art der erforderlichen therapeutischen Maßnahmen zu klären. Das:
- Röntgenaufnahme der Füße in 3 Projektionen;
- Plantographie;
- Podometrie;
- UAC und OAM;
- Ultraschall von Gelenken.

In schwierigen diagnostischen Fällen kann eine CT oder MRT verordnet werden. Hierbei handelt es sich um moderne Methoden zur Untersuchung von Knochen bzw. Weichteilen, die genaueste und detaillierteste Daten über deren Zustand liefern.
Konservative Behandlung der Planovalgus-Fußdeformität
Fast immer beginnt die Behandlung einer Planovalgus-Fußdeformität mit der Ernennung einer konservativen, also nicht-chirurgischen Therapie. Erst im Stadium 3-4 der Erkrankung kann den Patienten sofort ein chirurgischer Eingriff empfohlen werden.
Daher ist die konservative Behandlung eines Plattvalgusfußes immer komplex. Es besteht aus:
- Verwendung individueller orthopädischer Einlagen;
- Tragen bequemer oder orthopädischer Schuhe;
- medikamentöse Behandlung;
- Bewegungstherapie;
- therapeutische Massage;
- Kinesio-Taping;
- Physiotherapie.
Darüber hinaus wird den Patienten empfohlen, Maßnahmen zur Gewichtsabnahme zu ergreifen, wenn Anzeichen von Fettleibigkeit vorliegen, und das Tragen von engen Schuhen oder hohen Absätzen zu vermeiden. Ab dem Zeitpunkt der Diagnose einer Plano-Valgus-Fußdeformität sollten Sie nur bequeme Schuhe mit einer relativ breiten Spitze und einem bequemen breiten Absatz von bis zu 3 cm Höhe wählen und tragen. Sie müssen aus natürlichen Materialien bestehen und dürfen den Fuß nicht quetschen.
Auch Schuhe mit komplett flacher Sohle wie Ballerinas, Crocs oder Uggs sind kontraindiziert.
Alle diese Methoden zielen darauf ab, Symptome zu beseitigen, die Lebensqualität der Patienten zu verbessern und das Fortschreiten der Deformität zu stoppen. Eine vollständige Heilung eines Plattvalgusfußes mit ihrer Hilfe ist jedoch nur möglich, wenn die Erkrankung bei Kindern im Stadium 1 diagnostiziert wird.
Bei einer Hallux-valgus-Deformität eines Zehs können spezielle Orthesen verordnet werden, um ihn in die richtige Position zu bringen.

Alle Patienten sollten verstehen, dass der Verlauf einer Planovalgus-Fußdeformität negativ beeinflusst wird durch:
- Rauchen;
- das Vorhandensein chronischer Krankheiten, die die Immunität verringern;
- Verstoß gegen die Empfehlungen des Arztes bezüglich körperlicher Betätigung, Schuhwahl usw.;
- Unterkühlung und Überhitzung;
- das Vorhandensein anderer orthopädischer Erkrankungen, die sich negativ auf die Biomechanik der Füße auswirken;
- Osteoporose;
- Infektionskrankheiten.
Daher sollten Patienten den Kontakt mit diesen Faktoren vermeiden, um die Wirksamkeit der Therapie zu erhöhen. Wenn darüber hinaus 3 Monate nach Beginn der konservativen Behandlung und der Umsetzung des gesamten vom Arzt verordneten Maßnahmenpakets weiterhin Schmerzen auftreten und keine positive Dynamik eintritt, kann dies ein Grund sein, über eine Operation nachzudenken.
Maßgeschneiderte orthopädische Einlagen und Schuhe
Bei der Diagnose einer Plano-Valgus-Fußdeformität jeglichen Ausmaßes ist das Tragen individuell angefertigter orthopädischer Einlagen erforderlich. Sie sollten in normale Schuhe anstelle der mitgelieferten Schuhe und in späteren Stadien der Pathologieentwicklung in spezielle orthopädische Schuhe gesteckt werden.
Da sie getrennt nach den Strukturmerkmalen des linken und rechten Fußes des Patienten hergestellt werden, ermöglichen sie eine möglichst anatomisch korrekte Position. Dies ist der Schlüssel zur Wiederherstellung der normalen Bewegungsbiomechanik und zur Beseitigung von Beinermüdung, Schwellungen und Schmerzen. Darüber hinaus stellen sie die normale Gelenkachse wieder her, was das Risiko von Komplikationen deutlich reduzieren kann.
Herkömmliche massenproduzierte orthopädische Einlagen werden bei Plano-Valgus-Fußdeformitäten nicht eingesetzt.
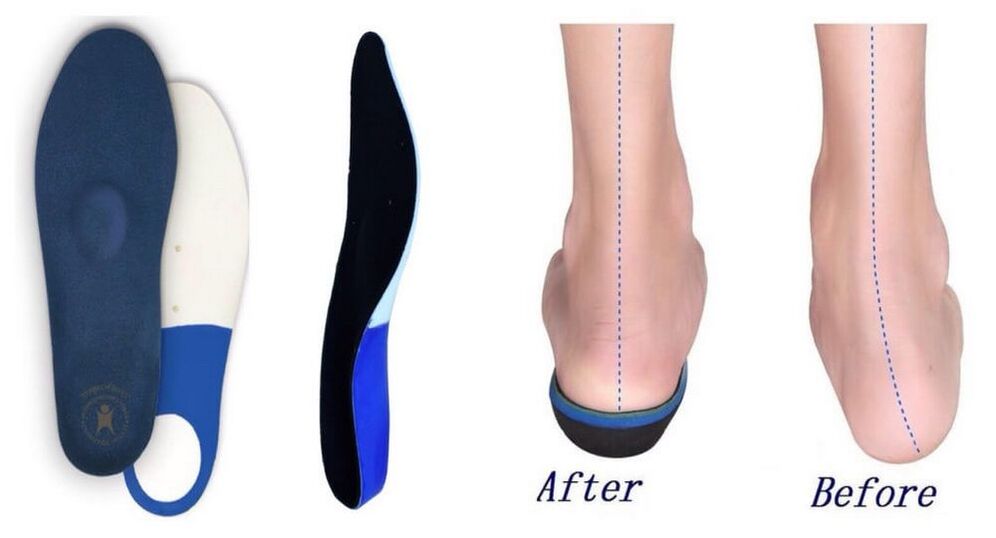
So helfen individuelle orthopädische Einlagen dabei, die Belastung auf den Fuß richtig zu verteilen. Dies führt dazu, dass übermäßig entspannte Muskeln trainiert und überbeanspruchte Muskeln entspannt werden, d. h. es wirkt sich direkt auf die Ursache der Entstehung von Plattfüßen aus.
In den ersten Tagen müssen Sie 2-3 Stunden mit orthopädischen Einlagen laufen. Dies liegt daran, dass sie zunächst Unbehagen verursachen, da das Bein wieder in die richtige Position gebracht werden muss. Allmählich wird die Tragedauer der Einlagen verlängert und erreicht das maximal mögliche. In den meisten Fällen gewöhnen sich die Patienten daran und können sie nach 2 Wochen problemlos den ganzen Tag tragen.
Wenn sich die Einlegesohlen verformen oder abgenutzt sind, sollten sie durch neue ersetzt werden. Dazu müssen Sie sich erneut an einen Orthopäden wenden, der individuelle Messungen vornimmt und diese mit seinen Kommentaren an die Produktion sendet.
Medikamentöse Therapie
Bei fehlenden Komplikationen einer Planovalgus-Fußdeformität ist eine medikamentöse Therapie symptomatisch. Mit anderen Worten: Ziel ist es, die Schwere der Schmerzen zu verringern. Zu diesem Zweck wird den Patienten empfohlen, gelegentlich NSAR in Form von Produkten zur inneren Anwendung oder Salben, Gels und Cremes zu verwenden. Sie helfen Ihnen, Schmerzen schnell zu lindern und Ihr Wohlbefinden zu verbessern.
Auch wenn unerwünschte Folgen eines Plattvalgus auftreten, wird eine medikamentöse Therapie verordnet. Es kann aus Folgendem bestehen:
- Kortikosteroide – zur Linderung schwerer Entzündungen, die für Schleimbeutelentzündungen usw. charakteristisch sind;
- Mittel, die die Durchblutung verbessern – verschrieben bei Stauungsprozessen im Fuß und dem Auftreten von Anzeichen von Krampfadern;
- Chondroprotektoren – verschrieben, wenn degenerativ-dystrophische Veränderungen in Gelenken usw. auftreten.
Bewegungstherapie
Physiotherapie ist ein integraler Bestandteil der Behandlung der Planovalgus-Fußdeformität. Ziel ist die Stärkung der hinteren und vorderen Schienbeinmuskulatur, der Peroneusmuskelgruppe und des Gastrocnemius.
Für jeden Patienten wird der Satz notwendiger Übungen individuell ausgewählt, wobei der Grad der pathologischen Veränderungen, das Alter und andere Faktoren berücksichtigt werden. In der Regel sind folgende Übungen vorgeschrieben:
- Rollen Sie zylindrische oder runde Gegenstände auf dem Boden, z. B. ein Nudelholz oder eine Kugel.
- Gehen auf den Zehen und dann auf den äußeren Teilen der Füße;
- Klettern auf einem geneigten Brett;
- barfuß auf einem Heimtrainer oder Fahrrad arbeiten;
- Mit den Zehen kleine Gegenstände vom Boden greifen und anheben;
- eine Zeitung oder ein Handtuch wie eine Ziehharmonika mit den Zehen greifen und falten;
- Gleitbewegungen mit dem Fuß eines Beins auf dem Schienbein des anderen ausführen;
- in der „türkischen“ Position sitzen und daraus aufstehen.
Schwimmen hat eine sehr gute Wirkung auf die Kondition der Füße. Wenn der Patient die Möglichkeit dazu hat, wird daher empfohlen, das Schwimmbad mindestens 2-3 Mal pro Woche zu besuchen.
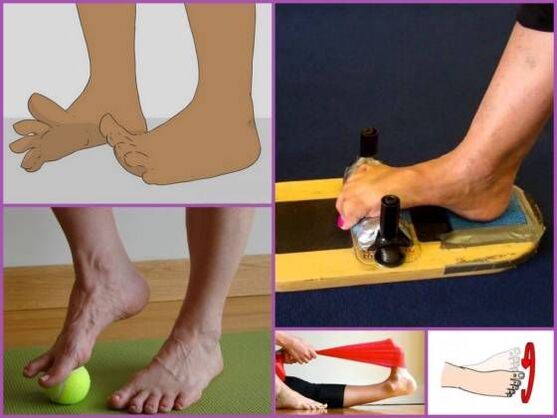
Aber die Bewegungstherapie muss systematisch durchgeführt werden. Daher sollte der Unterricht täglich in einer angenehmen Umgebung ohne Eile stattfinden. Es würde nicht schaden, jederzeit die Schuhe auszuziehen und mit dem Fuß einen Ball zu rollen, zum Beispiel bei der Arbeit am Computer. Dadurch werden Ihre Füße entlastet und Ihr Wohlbefinden verbessert.
Physiotherapie
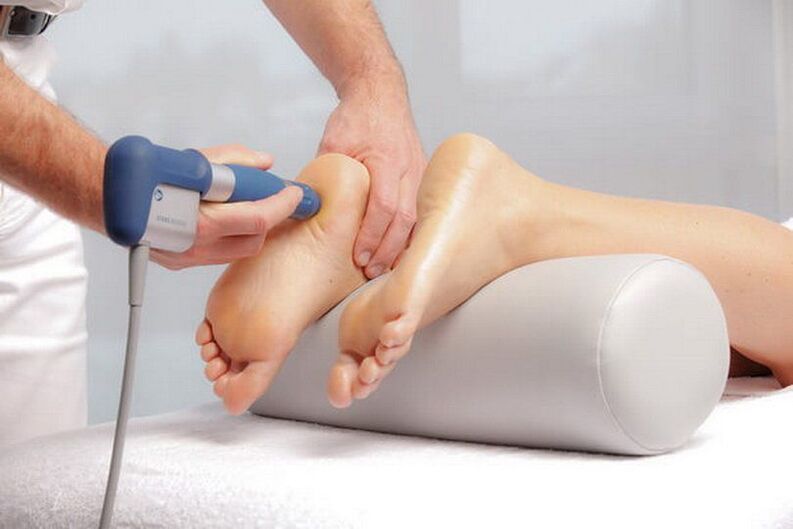
Um die Wirksamkeit der konservativen Behandlung des flachen Valgusfußes zu erhöhen, werden physiotherapeutische Verfahren verordnet. Sie sind bei Fußdeformitäten 2. Grades oder höher indiziert und tragen nicht nur zur Linderung der Schwere der Erkrankung bei, sondern entfalten auch eine therapeutische Wirkung.
Bei einer Plano-Valgus-Deformität des Fußes sind Eingriffe angezeigt, die entzündungshemmend, schmerzstillend und antiödematös wirken. Sie können jedoch nur begonnen werden, wenn kein akuter Entzündungsprozess vorliegt. In der Regel werden ihnen verschrieben:
- Elektrophorese;
- Magnetfeldtherapie;
- diadynamische Therapie;
- UVT;
- elektrische Stimulation der Unterschenkel- und Fußmuskulatur;
- Ozokerit- und Paraffinanwendungen;
- Schlammtherapie.
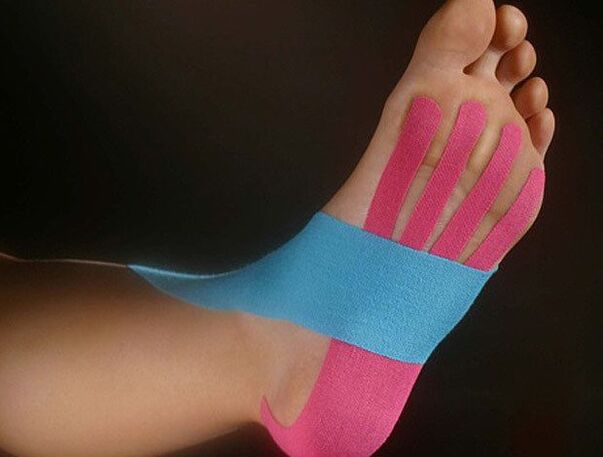
Kinesio-Taping
Kinesio-Taping ist eine neue Methode zur Behandlung orthopädischer Erkrankungen und Verletzungsfolgen in der Medizin, bei der spezielle elastische Tapes auf die Haut geklebt werden. Sie helfen, die notwendigen Muskeln zu entlasten und andere zu unterstützen sowie die Last richtig auf die Stützpunkte des Fußes zu verteilen. Damit das Tapen funktioniert, muss der Arzt, der die Tapes anbringt, über ein gutes Verständnis der Technik und Anatomie verfügen.
Tapes bestehen aus hypoallergenen Materialien und werden durchschnittlich 5 Tage lang angelegt. Sie können damit beliebige Schuhe tragen, Sport treiben, duschen usw. Sie stören in keiner Weise und sind am Körper praktisch nicht zu spüren. Gleichzeitig ist das Material der Tapes atmungsaktiv, wodurch das Risiko von Hauterkrankungen ausgeschlossen ist.
Therapeutische Massage
Die Massage bei Plano-Valgus-Fußdeformität zielt darauf ab, den Muskeltonus der unteren Extremitäten zu normalisieren, die Gelenke zu entwickeln und den Trophismus durch Aktivierung der Blutzirkulation zu verbessern. Daher achtet der Arzt bei einer therapeutischen Massage nicht nur auf die Fuß- und Fußsohlenmuskulatur, sondern auch auf die Unterschenkel- und Oberschenkelmuskulatur.
In der Regel wird empfohlen, sich viermal im Jahr einer therapeutischen Massage mit 15 bis 20 Sitzungen zu unterziehen. Dank ihnen kommt es zu einer spürbaren Verbesserung des Zustands der Patienten, zur Beseitigung der störendsten Symptome der Planovalgus-Fußdeformität oder zumindest zu einer Verringerung ihrer Intensität.

Ein zusätzlicher Bonus ist der Kauf einer speziellen Massagematte. Heutzutage gibt es viele Modelle, unter denen Sie sowohl für Erwachsene als auch für Kinder das richtige auswählen können. Diese Teppiche zeichnen sich durch das Vorhandensein unterschiedlich geformter Ausbuchtungen aus. Daher trägt das Barfußlaufen dazu bei, die Fußmuskulatur zu trainieren und die Durchblutung zu aktivieren. Dies wirkt sich positiv auf den Zustand der Füße aus und erhöht die Wirksamkeit der konservativen Behandlung der Planovalgus-Deformität.
Somit ist die Planovalgus-Fußdeformität eine häufige orthopädische Erkrankung. Es kann die Lebensqualität einer Person erheblich beeinträchtigen und zur Entwicklung schwerwiegender Komplikationen führen. Daher ist es wichtig, eine Abweichung von der Norm so früh wie möglich zu diagnostizieren und sich einer umfassenden Behandlung zu unterziehen. Wird jedoch im Erwachsenenalter ein Plano-Valgus-Fuß diagnostiziert, kann eine konservative Therapie nur dazu beitragen, das Fortschreiten der Deformität zu verhindern. Bei den ersten Krankheitsformen reicht dies jedoch völlig aus, um die normale Lebensqualität wiederherzustellen und die Fähigkeit zu einem aktiven Lebensstil aufrechtzuerhalten. In anderen Fällen sowie bei wirkungsloser konservativer Behandlung kann die korrekte Anatomie des Fußes operativ wiederhergestellt werden.























